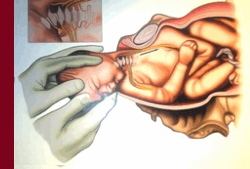
Porodna masa je rezultat djelovanja više faktora rasta koji zavise od genetskog potencijala, potpore rastu i faktora okoline, a najprecizniji je pokazatelj intrauterinog rasta ploda.
Zavisno od uzroka i vremena djelovanja poremećaja faktora rasta doći će do intrauterinog zastoja rasta ploda koji rezultuje rađanjem novorođenčeta male porođajne mase za gestacijsku dob. Mala porođajna masa novorođene bebe (small for date) definiše se kao masa manja od 10. percentila porođajne mase za gestaciono doba. Primjera radi, djeca rođena u terminu sa malom tjelesnom masom za gestaciono doba imaju tjelesnu težinu manju od 2500 grama.
Dijete sa intrauterinim zastojem u rastu može, ali ne mora biti malo za datum - prema tablicama fetalnog rasta (na primer, ako su mu krupni roditelji), ali je njegov rast u toku trudnoće iz nekog razloga bio usporen ili zaustavljen, tako da ono nije dostiglo dimenzije za koje je genetski bilo predodređeno. U ovoj grupi djece su povećane stope obolijevanja i smrtnosti, pa ona zahtijevaju poseban nadzor.
U uslovima smanjene potpore za rast nastaje cijeli niz poremećaja i adaptacijskih mehanizama vitalnih organa.
Svi ti brojni poremećaji uzrokovani poremćajima potpore rasta, uz intrauterini zastoj rasta vode prema intrauterinoj smrti ploda. Spašavanje intrauterino ugroženog života pridonosi povećanju broja operativno završenih trudnoća s rađanjem djeteta male porođajne mase. Osim uzročno-posljedičnih prepoznatljivih i očekivanih perinatalnih i neonatalnih komplikacija koje su počele intrauterino, a nastavljaju se nakon rođenja, jedan dio novorođenčadi male porodne mase prolazi bez vidljivih komplikacija nakon rođenja, kroz djetinjstvo i adolescenciju, međutim zdravstveni problemi u vidu organskih ili metaboličkih promjena mogu se manifestovati tek u odraslom dobu.
Postoje dva tipa intrauterinog zastoja u rastu: simetričan (nastaje prije 34. nedjelje gestacije, i obično se viđa kod hipotrofične nedonoščadi) i asimetričan (počinje nakon 34. nedjelje gestacije i sreće se kod donesene i prenesene novorođenčadi).
Opširnije:
www.savetipedijatra.com
Dr. Dragan Đokanović , "SAVJETI PEDIJATRA"
Dr Dragan Đokanović
Friday, November 22, 2013
Rano otkrivanje Daunovog sindroma i oštećenja neuralne cijevi
Daunov sindrom nastaje kao posljedica viška hromosoma u oplođenoj jajnoj ćeliji. Naime, normalan broj hromosoma u ćelijama čovjeka iznosi 46. Osobe s Daunovim sindromom imaju ukupno 47 hromosoma u ćelijama, a taj višak hromosoma odnosi se na hromosom broj 21 pa se ovaj poremećaj naziva još i trisomija 21.
Učestalost Daunovog sindroma značajno raste s povećanjem starosti majke. Tako npr. žena stara 30 godina ima vjerovatnoću da rodi dijete sa spomenutim poremećajem 1:910, dok je u dobi od 40 godina ta vjerovatnoća značajno veća i iznosi 1:100.
Daunov sindrom je najčešći uzrok mentalne retardacije u čovjeka, s učestalošću od 1,3 promila ili 1/770 živorođene djece. Osim mentalne retardacije, djeca rođena s Daunovim sindromom često imaju teške abnormalnosti srca, bubrega i crijeva, što nerijetko zahtijeva hiruršku intervenciju u prvih nekoliko godina života.
Posljednjih desetak godina uvedene su nove metode detekcije fetalnih abnormalnosti, uključujući i Daunov sindrom. Iako postoji način da se Daunov sindrom dijagnostikuje analizirajući tkivo ploda dobiveno amniocentezom ili biopsijom horion frondozuma ipak, ne može se svaka trudnica podvrgnuti ovim zahvatima jer se u oba slučaja radi o metodama koje su na određen način rizične za plod. Zbog toga se primjenjuju neinvazivne metode, odnosno testovi odabira (engl. screening test) i to na nivou čitave populacije trudnica kako bi se otkrile trudnoće s povećanim rizikom. U slučajevima takvih trudnoća preporučuju se daljnji, dijagnostički testovi, npr. amniocenteza.
Cilj ovog testa je, u prvom redu, otkrivanje trudnica s povećanim rizikom rađanja djeteta s Daunovim sindromom i oštećenjem neuralne cijevi ali i drugih poremećaja kao što je npr. Edwardsov sindrom.
Test, znači nije dijagnostički jer se na ovaj način ne utvrđuje konačna dijagnoza već se njime procjenjuje rizik za određenu bolest.
Opširnije:
www.savetipedijatra.com
Učestalost Daunovog sindroma značajno raste s povećanjem starosti majke. Tako npr. žena stara 30 godina ima vjerovatnoću da rodi dijete sa spomenutim poremećajem 1:910, dok je u dobi od 40 godina ta vjerovatnoća značajno veća i iznosi 1:100.
Daunov sindrom je najčešći uzrok mentalne retardacije u čovjeka, s učestalošću od 1,3 promila ili 1/770 živorođene djece. Osim mentalne retardacije, djeca rođena s Daunovim sindromom često imaju teške abnormalnosti srca, bubrega i crijeva, što nerijetko zahtijeva hiruršku intervenciju u prvih nekoliko godina života.
Posljednjih desetak godina uvedene su nove metode detekcije fetalnih abnormalnosti, uključujući i Daunov sindrom. Iako postoji način da se Daunov sindrom dijagnostikuje analizirajući tkivo ploda dobiveno amniocentezom ili biopsijom horion frondozuma ipak, ne može se svaka trudnica podvrgnuti ovim zahvatima jer se u oba slučaja radi o metodama koje su na određen način rizične za plod. Zbog toga se primjenjuju neinvazivne metode, odnosno testovi odabira (engl. screening test) i to na nivou čitave populacije trudnica kako bi se otkrile trudnoće s povećanim rizikom. U slučajevima takvih trudnoća preporučuju se daljnji, dijagnostički testovi, npr. amniocenteza.
Cilj ovog testa je, u prvom redu, otkrivanje trudnica s povećanim rizikom rađanja djeteta s Daunovim sindromom i oštećenjem neuralne cijevi ali i drugih poremećaja kao što je npr. Edwardsov sindrom.
Test, znači nije dijagnostički jer se na ovaj način ne utvrđuje konačna dijagnoza već se njime procjenjuje rizik za određenu bolest.
Opširnije:
www.savetipedijatra.com
Sunday, November 17, 2013
Porođajne traume (naduv, kefalhematom, paraliza pleksus brahijalisa)
U najvećem broju slučajeva porođaj se završava bez neželjenih posljedica po majku i dijete. Međutim, kod jednog broja djece nastaju mehaničke povrede različitog stepena, od sasvim bezazlenih do vrlo ozbiljnih.
One su, po pravilu, posljedica otežanog porođaja, a poseban rizik postoji kod krupnih beba, nedonoščadi i djece rođene u karličnom položaju, ili pomoću vakuum ekstraktora i akušerskih kliješta -forcepsa. Dalji predisponirajući faktori su: nesrazmjera između širine majčine karlice i obima bebine glave, nepovoljan položaj ruke, nepravilni trudovi i produženi porođaj. Praktično, nema dijela tijela koji u toku porođaja ne može zadobiti povredu.
Opširnije:
www.savetipedijatra.com
One su, po pravilu, posljedica otežanog porođaja, a poseban rizik postoji kod krupnih beba, nedonoščadi i djece rođene u karličnom položaju, ili pomoću vakuum ekstraktora i akušerskih kliješta -forcepsa. Dalji predisponirajući faktori su: nesrazmjera između širine majčine karlice i obima bebine glave, nepovoljan položaj ruke, nepravilni trudovi i produženi porođaj. Praktično, nema dijela tijela koji u toku porođaja ne može zadobiti povredu.
Opširnije:
www.savetipedijatra.com
Thursday, October 3, 2013
FETUS KAO PACIJENT (fetalna medicina, fetologija)

Napredak tehnologije i medicine, a posebno ginekologije i porodništva, rezultirao je 1974. godine razvojem i priznavanjem nove specijalizacije-maternalne i fetalne medicine (MFM-maternal fetal medicine); u okviru ginekologije i opstetricije .
Danas su specijalisti maternalne i fetalne medicine dio tima koji
posebno zbrinjava trudnoće pod visokim rizikom, a od specijalista
zahtijeva multidisciplinarni pristup, te vještine i znanja iz područja
porodiljstva, genetike, ginekologije, hirurgije, a posebno poznavanje
komplikacija koje se mogu javiti u majke, fetusa i novorođenčeta.
Opširnije:
www.savetipedijatra.com
Wednesday, October 2, 2013
NOVOROĐENAČKA ŽUTICA
Novorođenačku žuticu, (takođe poznatu kao hiperbilirubinemiju),
uzrokuje žućkasta materija i vidimo je kao žutilo kože i beonjača u
novorođenčadi, posebno tokom prve nedjelje života. Kako jetra
razgrađuje prekomjerne eritrocite, tako počinje proizvoditi žuti
pigment, bilirubin. S obzirom da nezrela jetra novorođenčeta ne može
tako brzo izlučiti bilirubin, prekomjerni žuti pigment se nakuplja u
beonjačama i koži novorođenčeta.
Ovakva vrsta žutice naziva se fiziološkom žuticom, zato što je ona dio normalnog tjelesnog procesa. Kada je bebin sistem za uklanjanje bilirubina sazrio i kada se smanji broj prekomjernih crvenih krvnih zrnaca, žutica se povlači – najčešće tokom prve ili druge nedjelje života – i bebi ne ostavlja nikakve posljedice. Žutica je učestalija kod nedonoščadi koja su manje sposobna da se nose sa prekomjernim bilirubinom.
Ako se žutica javi nakon prve nedjelje života, s tendencijom da perzistira, vjerojatno nije samo „fiziološka“, stoga treba razmotriti druge diferencijalno dijagnostičke mogućnosti, npr. perinatalnu infekciju, novorođenački hepatitis, policitemiju, metaboličke bolesti, poremećaje metabolizma bilirubina, greške eritrocitne membrane, hipotireozu, stanja vezana za pojavu ekstravaskularne krvi (npr. kefalhematom). Rizik za veće vrijednosti bilirubina imaju nedonoščad, novorođenčad niže porođajne težine, novorođenčad s porođajnom traumom, asfiksijom ili acidozom, djeca pod terapijom lijekovima koji se vežu na albumine, djeca na prsima, djeca s Gilbertovim sindromom i djeca majki sa šećernom bolešću. Hiperbilirubinemija se smatra značajnom ako su vrijednosti bilirubina u donošene novorođenčadi više od 221 μmol/l (13 mg/dl), a u nedonošene novorođenčadi više od 257 μmol/l (15 mg/dl) .
Opširnije:
www.savetipedijatra.com
Ovakva vrsta žutice naziva se fiziološkom žuticom, zato što je ona dio normalnog tjelesnog procesa. Kada je bebin sistem za uklanjanje bilirubina sazrio i kada se smanji broj prekomjernih crvenih krvnih zrnaca, žutica se povlači – najčešće tokom prve ili druge nedjelje života – i bebi ne ostavlja nikakve posljedice. Žutica je učestalija kod nedonoščadi koja su manje sposobna da se nose sa prekomjernim bilirubinom.
Ako se žutica javi nakon prve nedjelje života, s tendencijom da perzistira, vjerojatno nije samo „fiziološka“, stoga treba razmotriti druge diferencijalno dijagnostičke mogućnosti, npr. perinatalnu infekciju, novorođenački hepatitis, policitemiju, metaboličke bolesti, poremećaje metabolizma bilirubina, greške eritrocitne membrane, hipotireozu, stanja vezana za pojavu ekstravaskularne krvi (npr. kefalhematom). Rizik za veće vrijednosti bilirubina imaju nedonoščad, novorođenčad niže porođajne težine, novorođenčad s porođajnom traumom, asfiksijom ili acidozom, djeca pod terapijom lijekovima koji se vežu na albumine, djeca na prsima, djeca s Gilbertovim sindromom i djeca majki sa šećernom bolešću. Hiperbilirubinemija se smatra značajnom ako su vrijednosti bilirubina u donošene novorođenčadi više od 221 μmol/l (13 mg/dl), a u nedonošene novorođenčadi više od 257 μmol/l (15 mg/dl) .
Opširnije:
www.savetipedijatra.com
Sunday, June 23, 2013
Fetus kao pacijent (fetalna medicina, fetologija)
Mnogo se toga saznalo o trudnoći, vođenju trudnoće i njenoj
patologiji, te o samom porodu, pri tome gledajući većinom na majku trudnicu i
nastojeći pomoći u tom smislu. Zaštićenost ploda u materici na neki je način i
za ginekologe, neonatologe, pedijatre i ostale struke koje se bave fetusom,
vjerojatno je predstavljalo svojevrsnu barijeru da se tom fetusu ne pristupa
sve dok je tako zaštićeno, odnosno dok ne dođe na svijet. Međutim, ta je
mehanička zaštita samo prividna barijera koja doduše dobro štiti fetus od
mehaničkih oštećenja, ali ne i od niza bolesti i stanja koja su vezana uz
trudnoću ili iz nje proizlaze, pogotovo u današnje vrijeme kada je fetus sve
više ugrožen raznim infekcijama koje mogu značajno uticati kako na ishod
trudnoće, tako na kasniji rast i razvoj djeteta.
Napredak tehnologije i medicine, a posebno ginekologije i
porodništva, rezultirao je 1974. godine razvojem i priznavanjem nove
specijalizacije-maternalne i fetalne medicine (MFM-maternal fetal medicine); u
okviru ginekologije i opstetricije .
Danas su specijalisti maternalne i fetalne medicine dio tima
koji posebno zbrinjava trudnoće pod visokim rizikom, a od specijalista
zahtijeva multidisciplinarni pristup, te vještine i znanja iz područja
porodiljstva, genetike, ginekologije, hirurgije, a posebno poznavanje
komplikacija koje se mogu javiti u majke, fetusa i novorođenčeta.
Fetologija u okviru pedijatrijske struke-sadašnje stanje i
perspektive
Posebno je razvoj ultrazvuka doveo do posmatranja fetusa u
materici, što je indukovalo razvoj jedne nove struke u okviru ginekologije i
porodiljstva-maternalne i fetalne medicine.
Monday, May 6, 2013
RAZVOJNA DISPLAZIJA KUKA (PRIROĐENO IŠČAŠENJE KUKA)
Razvojna displazija kuka najčešća je anomalija lokomotornog sistema, a ona podrazumijeva nedovoljnu razvijenost zglobne čašice kuka koja pogoduje iščašenju.
Obuhvata širok spektar poremećaja, od nestabilnosti kuka sa labavom kapsulom do kompletnog iščašenja sa glavom femura izvan deformisane čašice. Rjeđa je teratološka luksacija udružena sa drugim malformacijama; ona nastaje rano u intrauterinom životu i karakteriše se kompletnim iščašenjem, jakim kontrakturama i nemogućnošću manuelne repozicije.
Mnogo češće je tipično iščašenje kuka koje nastaje intrauterino, tokom rođenja ili poslije rođenja. Tipično iščašenje kuka ima tri oblika, nestabilan kuk, subluksacija i luksacija kuka. I najblaži oblik pokazuje predispoziciju da se razvije do kompletne luksacije. Na rođenju se ne može predvidjeti gdje će doći do spontane korekcije niti se može naći opravdanje za propuštenu dijagnostiku i rano liječenje.
Displazija kuka, termin često upotrebljavan u slučajevima urođenog iščašenja kuka, podrazumijeva razvojnu nenormalnost kuka u kojoj su deformisani čašica, glavica butne kosti, kapsula, ligamenti i mišići.
/ Jasno treba raščlaniti pojmove hipoplazije i displazije. Dok hipoplazija označava usporen razvoj
(privremeni zastoj u razvoju) kostno-zglobno-mišićnih struktura, displazija predstavlja poremećen
ili nepravilan razvoj. Često se ova dva pojma greškom smatraju sinonimima, ali jedino što im je zajedničko jeste funkcionalna, odnosno strukturna nestabilnost dječjeg kuka./
U iščašenom kuku je glava butne kosti kompletno izvan čašice i najčešće postavljena superolateralno. Sublukscija kuka podrazumijeva poremećen odnos glave i čašice, u kome je glava izgubila svoj koncentričan položaj, ali je još uvijek zadržala kontakt sa čašicom.
Opširnije:
www.savetipedijatra.com
Obuhvata širok spektar poremećaja, od nestabilnosti kuka sa labavom kapsulom do kompletnog iščašenja sa glavom femura izvan deformisane čašice. Rjeđa je teratološka luksacija udružena sa drugim malformacijama; ona nastaje rano u intrauterinom životu i karakteriše se kompletnim iščašenjem, jakim kontrakturama i nemogućnošću manuelne repozicije.
Mnogo češće je tipično iščašenje kuka koje nastaje intrauterino, tokom rođenja ili poslije rođenja. Tipično iščašenje kuka ima tri oblika, nestabilan kuk, subluksacija i luksacija kuka. I najblaži oblik pokazuje predispoziciju da se razvije do kompletne luksacije. Na rođenju se ne može predvidjeti gdje će doći do spontane korekcije niti se može naći opravdanje za propuštenu dijagnostiku i rano liječenje.
Displazija kuka, termin često upotrebljavan u slučajevima urođenog iščašenja kuka, podrazumijeva razvojnu nenormalnost kuka u kojoj su deformisani čašica, glavica butne kosti, kapsula, ligamenti i mišići.
/ Jasno treba raščlaniti pojmove hipoplazije i displazije. Dok hipoplazija označava usporen razvoj
(privremeni zastoj u razvoju) kostno-zglobno-mišićnih struktura, displazija predstavlja poremećen
ili nepravilan razvoj. Često se ova dva pojma greškom smatraju sinonimima, ali jedino što im je zajedničko jeste funkcionalna, odnosno strukturna nestabilnost dječjeg kuka./
U iščašenom kuku je glava butne kosti kompletno izvan čašice i najčešće postavljena superolateralno. Sublukscija kuka podrazumijeva poremećen odnos glave i čašice, u kome je glava izgubila svoj koncentričan položaj, ali je još uvijek zadržala kontakt sa čašicom.
Opširnije:
www.savetipedijatra.com
Subscribe to:
Posts (Atom)